〒299-0111 千葉県市原市姉崎3426-3
JR内房線「姉ヶ崎駅」からバスで約15分
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 08:30~11:30 | 〇 | 〇 | 〇 | 〇 | 〇 | △ | × |
| 13:30~15:30 | 〇 | 〇 | 〇 | × | 〇 | × | × |
△:土曜日は10:30まで
1.肝臓がん
1) 原発性肝がん (肝細胞がん)
肝細胞がんは肝臓の細胞から発生する“がん”であり大部分がB型肝炎やC型肝炎などのウイルス肝炎が原因で発症するとされていました。しかし、最近では肝炎ウイルスを持たない方からの非B非C肝細胞がんというものが増加傾向にあります。これには脂肪肝や脂肪性肝炎といった新たな原因が考えられています。これらの肝細胞がんの治療では、“がん”そのものの根治的な治療と、背景となる肝臓の病気の治療が必要となります。
当科では、肝細胞がん治療には、外科的切除を中心に、ラジオ波焼灼療法、マイクロ波焼灼療法、肝動脈塞栓療法を患者さんの状態、および“がん”の進行度に応じて選択し行っています。“がん”が多発して完全切除が困難な場合でも、大きい“がん”は手術で取り除き、それ以外の小さいものには化学療法(肝動注化学療法など)を行うといった集学的治療も積極的に応用しています。当科の肝胆膵疾患チームは、2013年11月より横浜市立大学 消化器・腫瘍外科から赴任したスタッフを新たに加えて構成され、同チームは横浜でおよそ500人の肝細胞がん患者様の外科的切除の経験を有しています。これら外科的切除をおこなった患者様の治療成績を下図の生存曲線で示していますが、5年生存率は56%と他施設と比較して遜色ないと考えます。また、手術後は“がん”の再発の予防のみならず、背景となる肝病変に応じた治療が必要であり、肝炎ウイルス治療なども積極的に行っています。
[ 肝細胞がん手術後の成績(生存曲線) ]
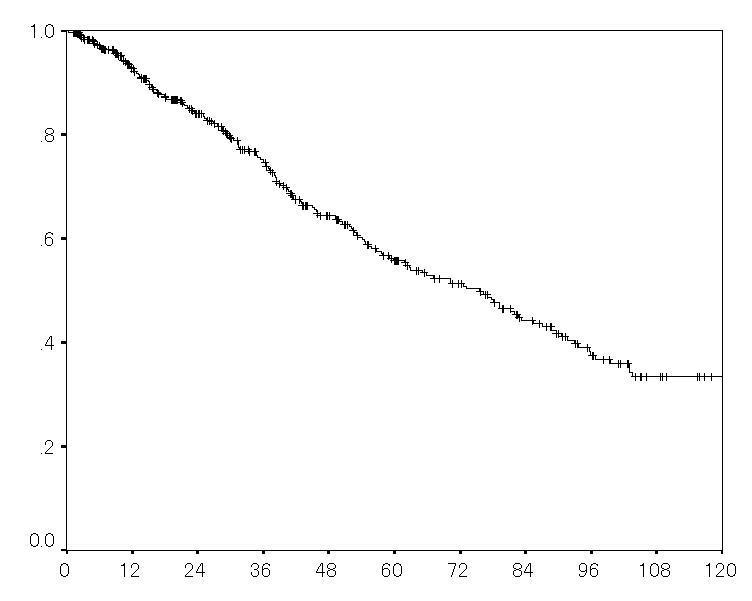
1年生存率:93% ,3年生存率:75%,5年生存率:56%,10年生存率:34%
[ 肝細胞がん手術後のステージ別生存曲線 ]
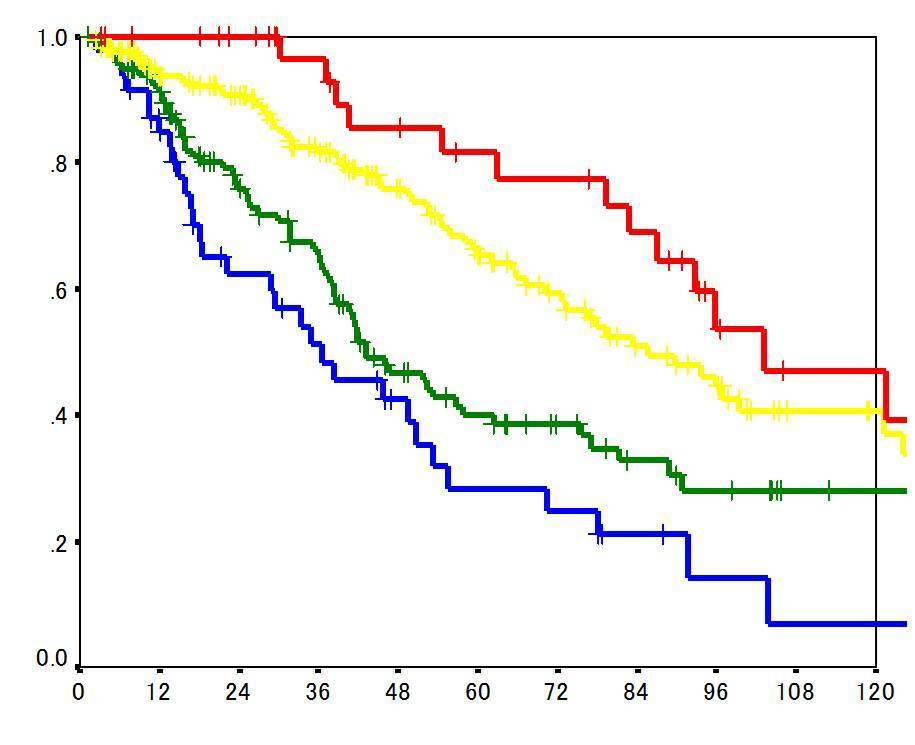
生存率 ⇒
1年 3年 5年 10年
I期 100% 97% 83% 51%
II期 94% 82% 67% 40%
III期 92% 42% 29%
IV期 83% 53% 32% 8%
2) 転移性肝がん (肝転移)
肝転移あるいは転移性肝がんとも呼びますが、これらは肝臓から“がん”ができてくるのではなく、他の臓器にできた“がん”が肝臓に転移したものを指します。したがって、一般的には“がん”の末期的な状態と解釈されがちですが、元となる“がん”の種類によっては手術治療が非常に有効なものがあります。なかでも現在積極的な外科的切除が行われているものは大腸がんの肝転移です。
大腸がんの肝転移では、1970年台より、単発の肝転移(転移が1個だけのもの)に対して肝手術が試みられるようになり、予想以上に良好な治療効果が得られることが確認されました。その後、複数個の肝転移にも手術の適応を拡げてゆき、他の治療法では得られない良好な成績が確認されたため、現在では肝手術が大腸がん肝転移の第一選択の治療法と認識されるようになりました。最近では、診断した時には転移個数が多数、あるいは巨大すぎるという理由で手術が困難な場合でも、まず抗癌剤による治療を一定期間行った上で、転移の個数を減らしたり小さくしたりした後に、肝臓手術を行うといった治療が行われています。日本ではこのような治療をコンバージョン治療と呼んでいます。
当科の新たな肝胆膵疾患チームは、このような当初切除不能と判断された大腸がん肝転移を切除するといった治療を、非常に得意としています。
同チームは横浜で500人を超える大腸がん肝転移患者様の外科的切除の経験を有しています。これら外科的切除をおこなった全体の患者様の治療成績は下図の生存曲線のとおりですが、このうち150人程度の患者さんは当初切除は出来ないと、手術を諦められていた患者さんです。このような患者さんに対して、横浜では、「時間治療(サーカディアン・クロノセラピー,サーカディアン・セラピー)」といった化学療法を追加することで効果的に転移を縮小させて肝臓手術が可能な状態に持ち込みました。現在当科でも適応の患者さんに対しては、時間治療(サーカディアン・クロノセラピー)を行っております。
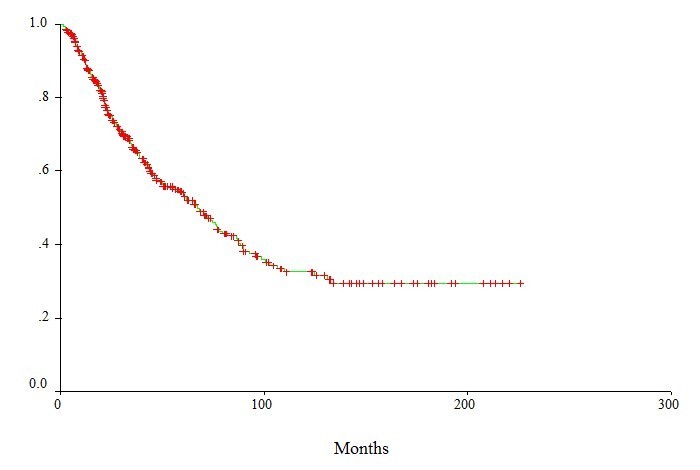
生存率 ⇒ 1年:90%,3年:66%,5年54%,10年33%
時間治療(サーカディアン・クロノセラピー,サーカディアン・セラピー)とは
「時間治療(サーカディアン・クロノセラピー,サーカディアン・セラピー)」は横浜から赴任したスタッフのうちの一人が、フランスのポールブルース病院に勤務されている抗がん剤の時間治療の権威であるレビ教授の下で学んできた治療法です。ヒトのからだは、およそ24時間のリズムを刻んでおり時間毎にからだの中でのホルモンの分泌量や酵素の働きの程度が違うことが知られています。からだの細胞には時計遺伝子というリズムを司る遺伝子が存在することも十分解明されてきました。抗がん剤を投与する際にも、抗がん剤の種類によって代謝する酵素が異なるわけですが、その酵素の働き度合いが時間によって異なることが知られています。抗がん剤の時間治療では、正常なからだの細胞が投与した抗がん剤を最も酵素で代謝しやすい時間に合わせて投与します。これにより、正常な細胞ではどんどん抗がん剤を代謝処理してしまいますので副作用が出にくいといった利点が出てきます。副作用が出にくいということは通常よりも多量の抗がん剤を投与することが可能ということになります。一方で、がん細胞はこのリズムがなかったり、崩れたりしていることがわかっています。つまり正常細胞では副作用の出ない有利な時間に抗がん剤を投与しても、がん細胞にとっては全くありがたくない時間、抗がん剤をうまく細胞で処理できない時間にあたる可能性が高くなるわけです。さらに、抗がん剤の投与量自体を増加させることができるわけですから、“がん”にとっては極めて由々しき問題となってくるわけです。現在まで「時間治療(サーカディアン・クロノセラピー,サーカディアン・セラピー)」は、大腸癌の肝転移のみを対象として下図のような時間帯で抗がん剤を投与するといった方法で行ってきました。当科でも同様の方法を確立していきます。
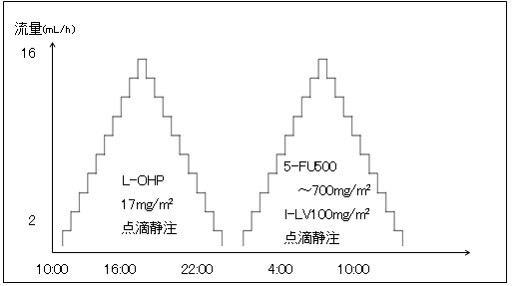
図のようにオキサリプラチン(L-OHP)と5フルオロウラシル (5FU),アイソボリン (l-LV)といった薬剤を使用して、L-OHPは夕方4時に投与速度がピークになるように設定し、5FU, l-LVは朝方4時に速度がピークとなるよう設定します。患者さんの状態により、これに加えて分子標的薬である抗EGFR抗体というものを併せて投与する場合もあります。投与ルートは肝臓への転移をターゲットとしているため、肝動注という肝臓のみに薬剤が到達するルートで投与します。
一方、転移性肝がんのうちでも大腸がん肝転移以外の疾患では、婦人科疾患の転移性肝がんや、神経内分泌腫瘍、胃がんなどからの転移性肝がんの一部も外科的切除で良好な治療効果が得られることが知られています。このような転移に対しても積極的な切除を心がけています。
2.胆管がん
胆管がんは、胆管に発生する“がん”で、その部位によって呼び名が異なります。胆管とは肝臓で作られた消化液のひとつである胆汁を十二指腸まで流す通り道のことで、肝臓と胆管の関係は、肝臓を木の葉っぱとすると枝が幹に向かって徐々に太くなるといった木の構造に似ています。つまり胆管は肝臓内の細い管に始まって、何本もの細い胆管が次第に集まって太くなり、肝臓の外に出て2本の太い管(左肝管・右肝管)になって肝門部で1本に合流し(肝門部領域胆管)、膵臓を貫いて十二指腸乳頭部に開口しています。途中で、胆汁をためておく袋がありますが、これが胆嚢です。このうち、いずれの部位にも胆管がんは発生しますが、がんが出来てきた場所によって性質や治療法が異なるために以下のように細かく分類されています。
1) 肝内胆管がん (肝臓の中の胆管に発生したがん)
2) 肝門部領域がん (肝門部周囲の胆管に発生したがん)
3) 遠位胆管がん (胆嚢管が分かれて、膵臓に入っていくところに発生したがん)
4) 胆のうがん (胆のうに発生したがん)
5) 十二指腸乳頭部がん (乳頭部の胆管に発生したがん)
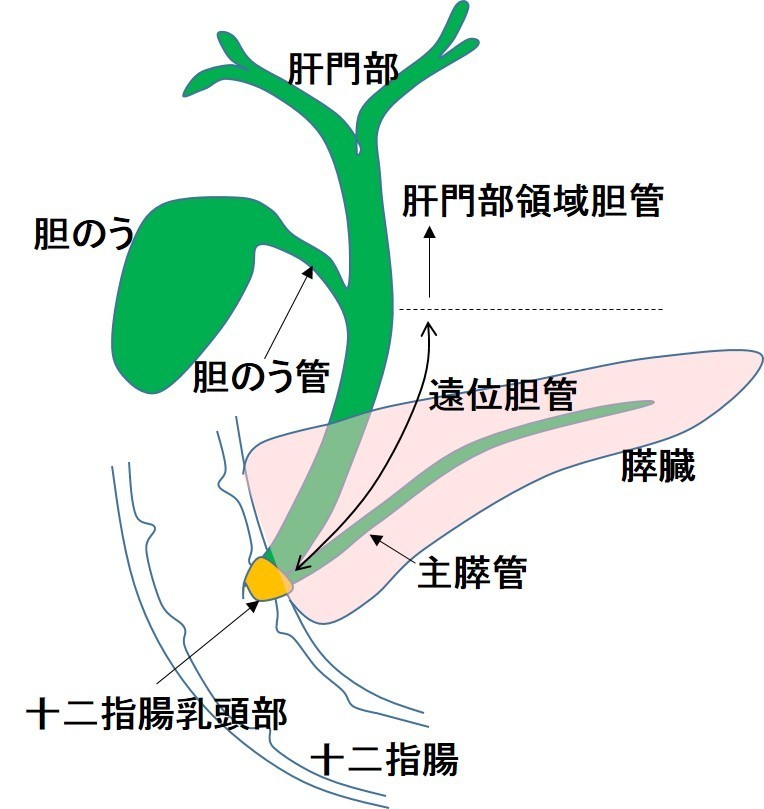
[肝外胆道系の区分]
1) 肝内胆管がん
肝臓の中の細い胆管の上皮から発生するがんで、一般には原発性肝がん(1.肝臓がん 1)原発性肝がん)の一つとして扱われています。原発性肝がんの90%〜95%は前述の肝細胞がんですが、残りの約5%が肝内胆管がんです。近年、少しずつ発生頻度が増加しているという報告もあります。
肝内胆管がんの治療は、手術が可能であれば腫瘍を含む肝臓を切除する肝切除が第1選択です。またリンパ節にがんが転移していることもあり、合わせてリンパ節を取る手術も行います。そのために、胆管を切離して小腸とつなげたりする手術(胆管空腸吻合術)が必要となることもあります。一方、手術ができない場合は化学療法を行いますが、この領域にはまだ標準治療とされる抗がん剤治療の方法がありません。症例ごとに相談してジェムシタビン、TS-1、シスプラチンといった抗がん剤を組み合わせて治療を行っています。
2) 肝門部領域がん
肝門部領域がんは、肝臓の入り口(肝門)の大きな胆管に発生するがんです。以前は、肝門部胆管がんと呼ばれていましたが最近、胆管の区分けの仕方が変更になり肝門部領域癌と言われるようになりました([肝門部領域胆管の目安 (胆道癌取扱い規約第6版より改変引用)]を参照)。
この部位に癌ができると、しばしば黄疸と言って体や眼球結膜(しろ目)の部分が黄色くなったり、尿がコーラのような色(褐色尿)になったりすることがあります。このように黄疸がある患者さんでは、がんによって狭くなった胆管内をうまく胆汁が流れなくなっているので、管を通して黄疸を改善させて、肝機能を正常な状態に戻してから手術を行います。この場所のがんはしばしば、肝臓の奥の方までがんが進展していることが多く、胆管だけでなく、胆管と一緒に肝臓を切除する必要があります。右側の胆管に癌があれば右側の肝臓を、左側の胆管に癌があれば左側の肝臓を切除することになります。この肝門部領域という場所は胆管のほかに、門脈・肝動脈といった大事な血管が近くを走っていてがんがこれらの血管に浸潤している場合は、それらの血管(門脈・肝動脈)も合わせて切除してがんを取り残さないようにすることが大切です。一方、肝門部領域癌に対する手術は切除する肝臓の範囲や、合併切除する血管を再建したりする必要があり、大手術になることが多く、患者さんには非常に大きな侵襲・ストレスとなります。このため、術後合併症の頻度は、通常の肝切除のみの場合と比較して高く、時には命の危険と隣り合わせとなることもあります。当科ではこのような大量肝切除や血管合併切除・再建を伴う複雑な肝切除をより安全に行うためにいくつかの工夫をしています。これについては、「肝臓手術の工夫」で詳しくご紹介します。
転移を起こしていたり、局所(癌の周り)が進行しすぎていたり、肝機能が悪くて肝切除が難しかったり、全身状態が不良で手術に耐えられない場合は、抗がん剤治療や放射線治療を行います。また手術を行ってがんを取り除いた患者さんでも、術後の顕微鏡検査の結果などを参考にして抗がん剤治療を行う場合があります。どのような抗がん剤を使うのかについては、前述のように確立した標準治療はありませんが、ジェムシタビン、TS-1、シスプラチンといった抗がん剤を組み合わせて治療を行っています。
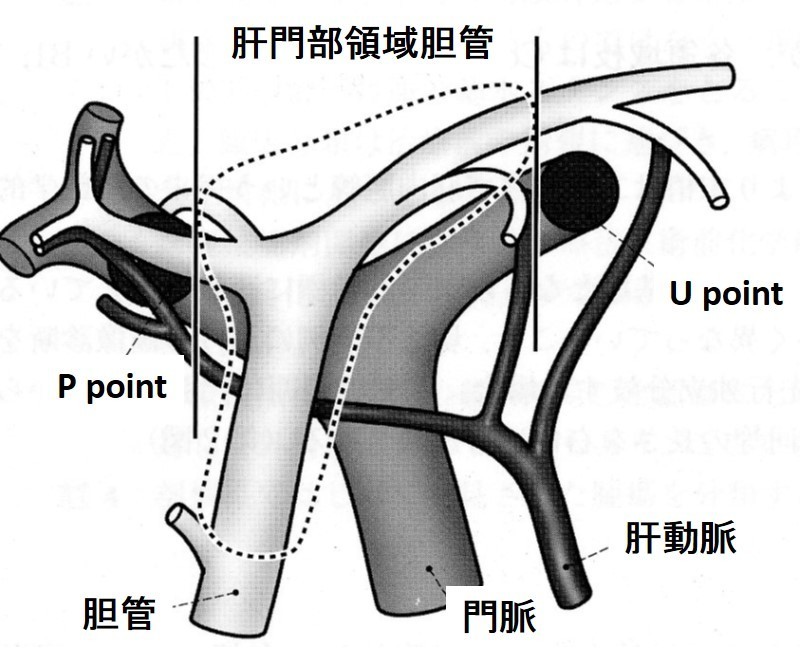
[肝門部領域胆管の目安 (胆道癌取扱い規約第6版より改変引用)]
3) 遠位胆管がん
胆のう管を分岐したあと膵臓を貫く部分の胆管に発生するがんです([肝外胆道系の区分]の図を参照)。この場所にがんが発生すると、胆汁の流れが妨げられ閉塞性黄疸となります。治療法としては、手術、抗がん剤治療、放射線治療があります。現在のところ最も治癒の可能性が見込まれるのは手術です。遠位胆管は膵臓の中を通るため、膵臓の一部(膵頭部)と十二指腸を一緒にとる必要があります。この手術を膵頭十二指腸切除術と言います。遠隔転移などで切除ができない場合には、ジェムシタビン、TS-1、シスプラチンといった抗がん剤を組み合わせた抗がん剤治療や放射線治療を行います。
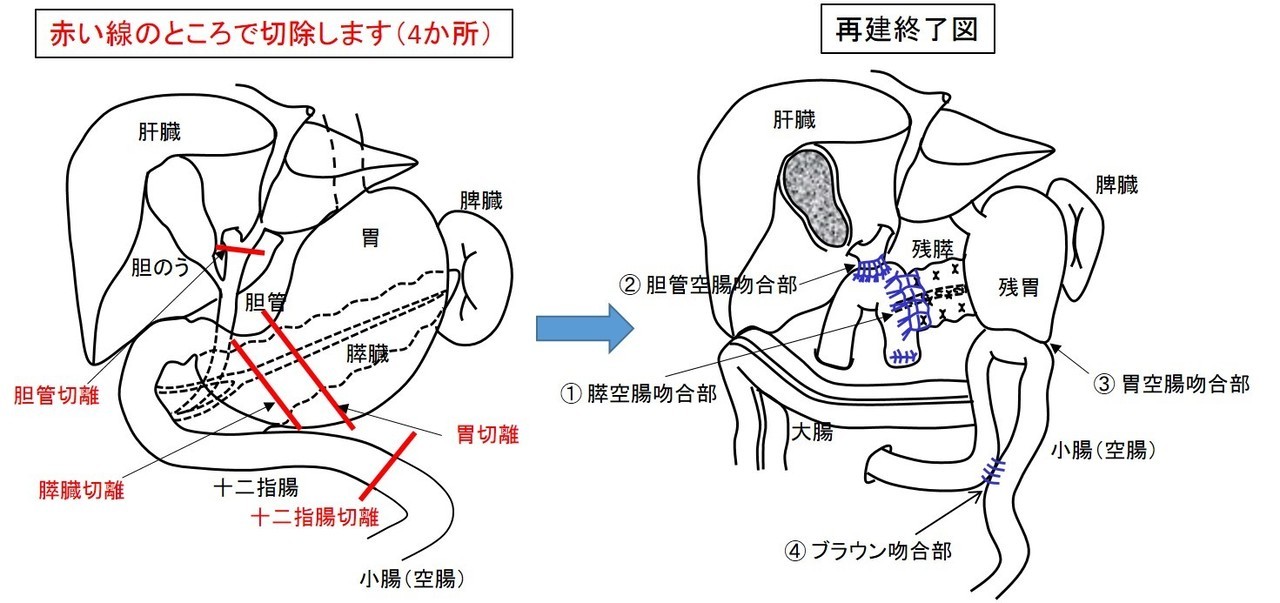
[膵頭十二指腸切除術]
4) 十二指腸乳頭部がん
十二指腸乳頭部は胆管の終着点ですが、この場所で膵液の通り道である主膵管と合流して乳頭部を形成しています([肝外胆道系の区分]の図を参照)。この十二指腸乳頭部に発生してくるがんが乳頭部がんです。十二指腸乳頭部がんも手術が最も治癒の可能性のある治療法であり、遠位胆管がんと同様に膵頭十二指腸切除術を行います。乳頭部がんは小さな病変でも、胆管の出口をふさいでしまうので比較的早期に黄疸などの症状が出るため多くの場合で手術による切除が可能ですが、遠隔転移などで切除ができない場合には、抗がん剤治療(ジェムシタビン、TS-1、シスプラチン)や放射線治療を行います。
5) 胆のうがん
胆のうは胆管の途中にある袋状のもので一時的に胆汁を貯留しておくところです。この場所に発生してくるがんが胆のうがんです([肝外胆道系の区分]の図を参照)。胆のうがんは、その進行具合によって大きく早期胆のうがんと進行胆のうがんに分けられます。早期胆のうがんは、胆のうの粘膜や筋層にがんがとどまっている状態で、胆のう結石症の人に対して行われるような通常の胆のう摘出術で治療できます。一方、胆のうの筋層の外側の漿膜、また胆嚢がぶら下がっている肝臓にまでがんが及んでしまうと進行胆のうがんと言われ、この場合は肝臓や胆管の周りのリンパ節を同時に切除しなければなりません。肝臓の切除範囲は、胆のうがんがどこまで広がっているかによって決まりますが、肝右葉切除などの大きな肝切除が必要となることもあります。また胆管とつながっている胆のう管から遠位胆管の方へ広がっていると、前述の膵頭十二指腸切除を行うこともあります。このように胆のうがんはがんの広がりによって胆のうを取るだけではなく肝切除や膵頭十二指腸切除などの手術を一緒に行うことがあります。胆のうがんもこれまでの胆管がんと同様に遠隔転移などで切除ができない場合には、抗がん剤治療(ジェムシタビン、TS-1、シスプラチン)や放射線治療を行います。
3.すい臓がん
工事中。近日中にupします。
1) 3DCT画像の応用
従来の平面的なCT画像以外に、下に示すような立体的画像をCT画像から再構築して、肝臓切除の際に応用しています。これにより3次元での肝臓解剖の把握が容易となり、手術の安全性を高めることが可能です。
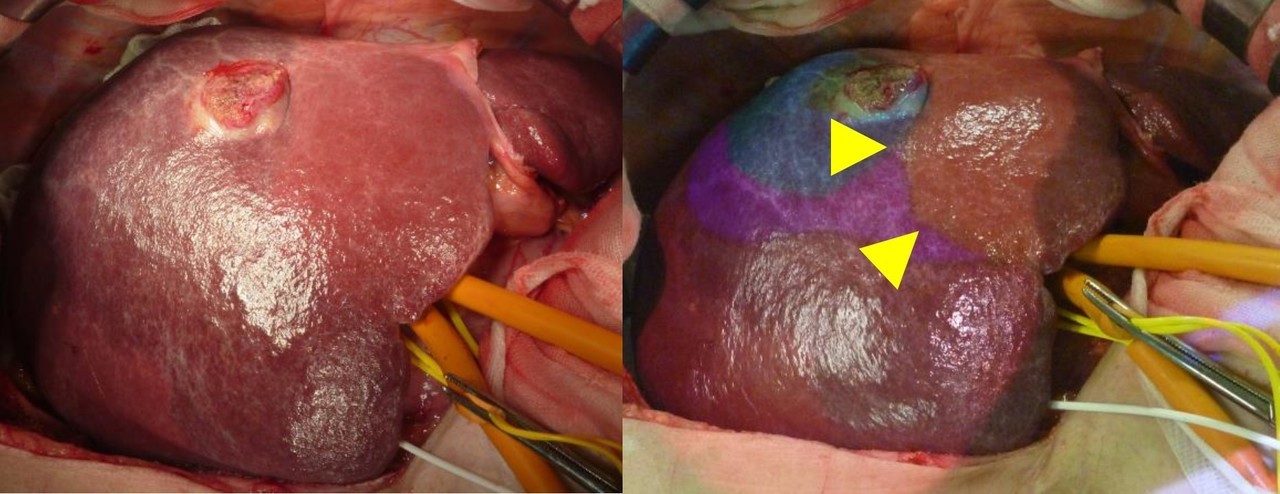
肝臓は“木”と同じような構造をしており、葉っぱの部分が肝臓に相当します。“木”の構造では葉っぱの中には多数の枝が分枝しているわけですが、この枝は肝臓の中では血管に相当します。この血管の枝ぶりを術前に把握したり、枝ごとに養われている肝臓の領域を異なった色で描出したりすることが3DCTでは可能です。
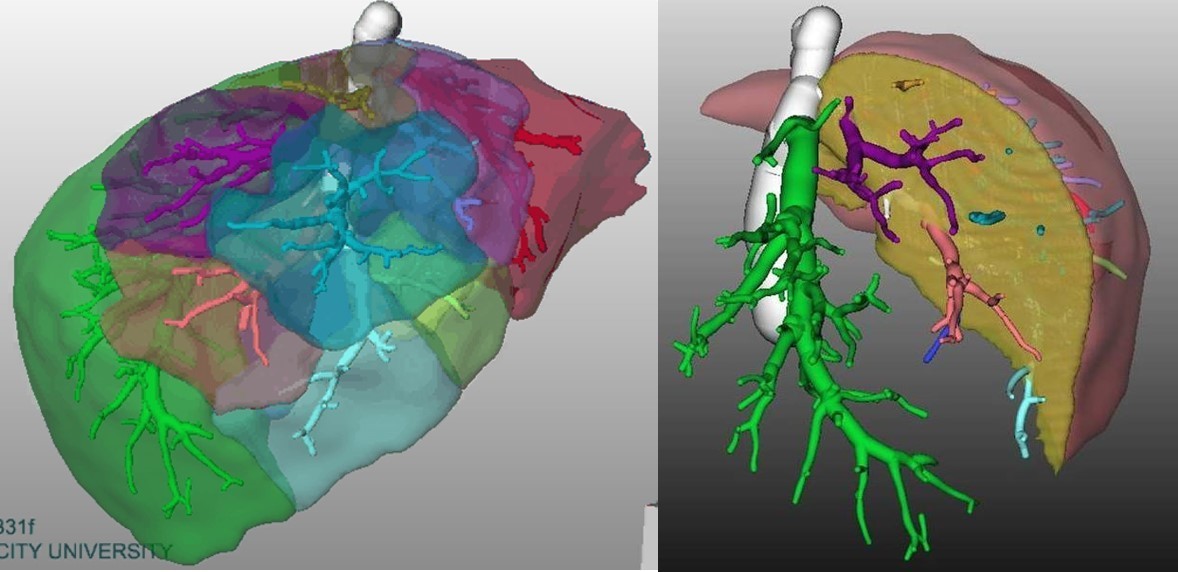
手術の種類にもよりますが、必要により、作成した3DCT画像を携帯可能なタブレット端末に取り込んで、手術中の術野に持ち込んで、実際の術野と対比させながら手術を進めるといったことも行っています。
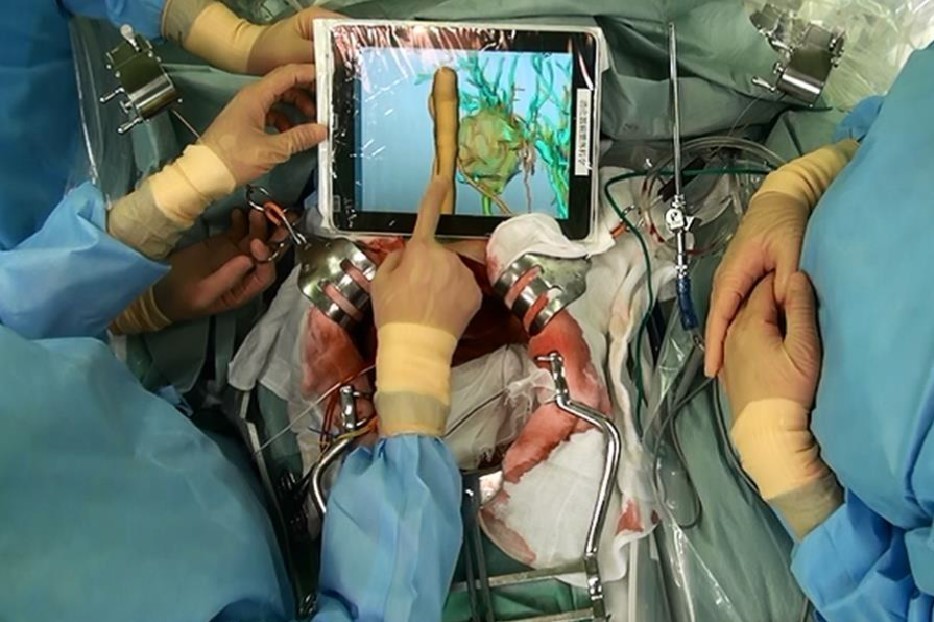
また、3D画像をオーバーヘッドプロジェクターにより、実際の術野に投影しながら手術の際のオリエンテーションとして活用することも試みています。
肝臓内の特定の血管で栄養される領域を投影した図
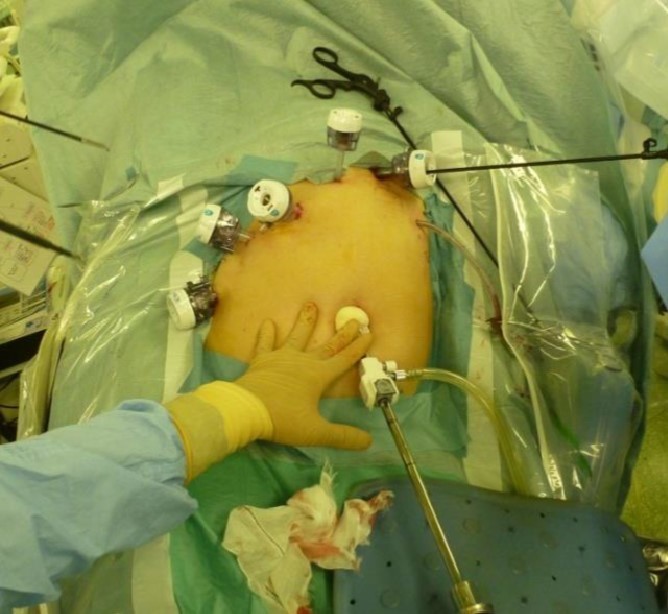
2) 腹腔鏡による肝臓手術
できるだけ、体に優しい手術を目指して、一定の条件を満たしているような場合、腹腔鏡を利用した肝臓手術も行っています。現在、複数の施設で腹腔鏡下肝切除術が行われるようになってきましたが、当科では都立駒込病院方式の腹腔鏡下肝切除術を採用しています。
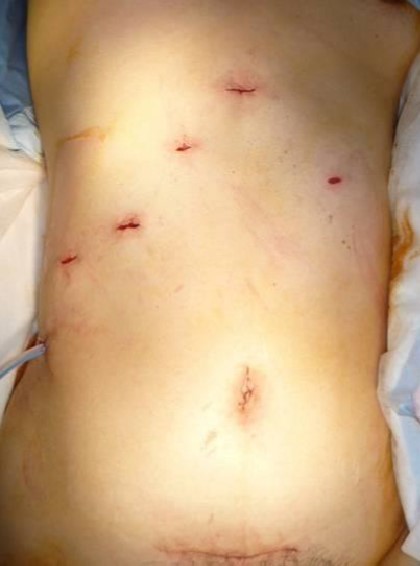
切除した大きな肝臓は下腹部のビキニで隠れるラインできずから取り出しています
3) 計画的2期的肝切除(多段階肝切除)
肝臓手術を行う際、とくに肝臓の多くの部分を切除する必要があるような手術の場合(大量肝切除と呼びます)、残る肝臓が少なくなりすぎて、体を養っていけなくなることが重要な問題となります。残る肝臓が少なく過ぎて体を養えない状態は肝不全と呼ばれ、黄疸が出たり、腹水でおなかがパンパンになったりする末期的な状態です。
このような大量肝切除を安全に行う方法として計画的2期的切除という方法があります。肝臓は一部を切除するとただちに元のボリュームに戻ろうと再生が起こります。この再生速度は非常に速く、一部の肝硬変の肝臓を除けば、切除後1週間で元のボリュームの約7〜8割、1ヶ月で8〜9割に戻り、半年もすれば元のボリュームに戻るとされています。
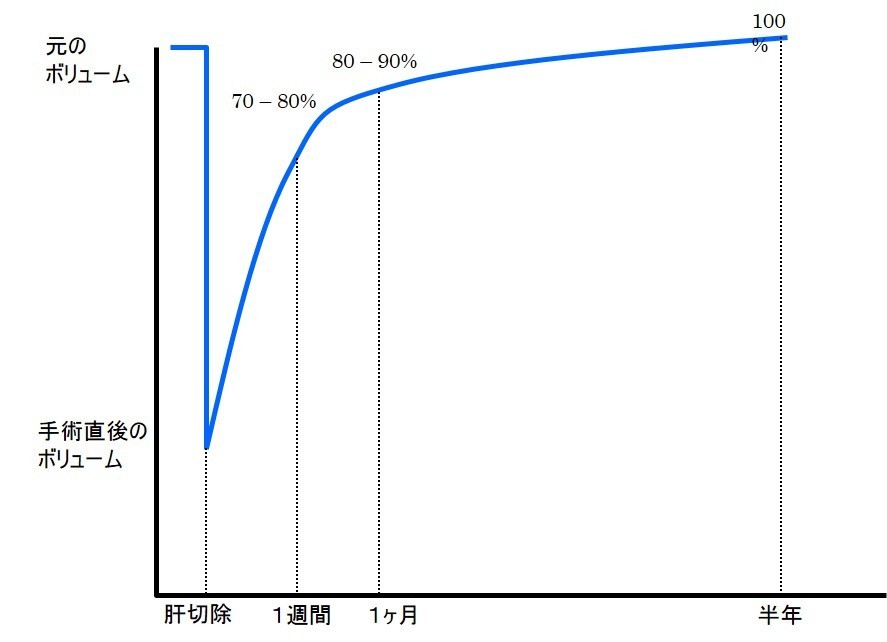
この肝臓の再生を利用して1度で全ての病巣を切除すると、残りの肝臓が足りなくなる場合、手術を敢えて2回に分割して、2回の手術のインターバルでの肝臓の再生を期待する手術を計画的2期的肝切除(多段階肝切除)と呼びます。
下図のような肝臓の“がん”の患者様で、左の列でCTで示す黄色点線の部分しか残せないような場合(シェーマの青色部分)、始めの手術で向かって右側の肝臓を切除し、しばらく待つと右の列のCTの黄色点線部分のように、残すべき肝臓部分が大きくなってくれます。
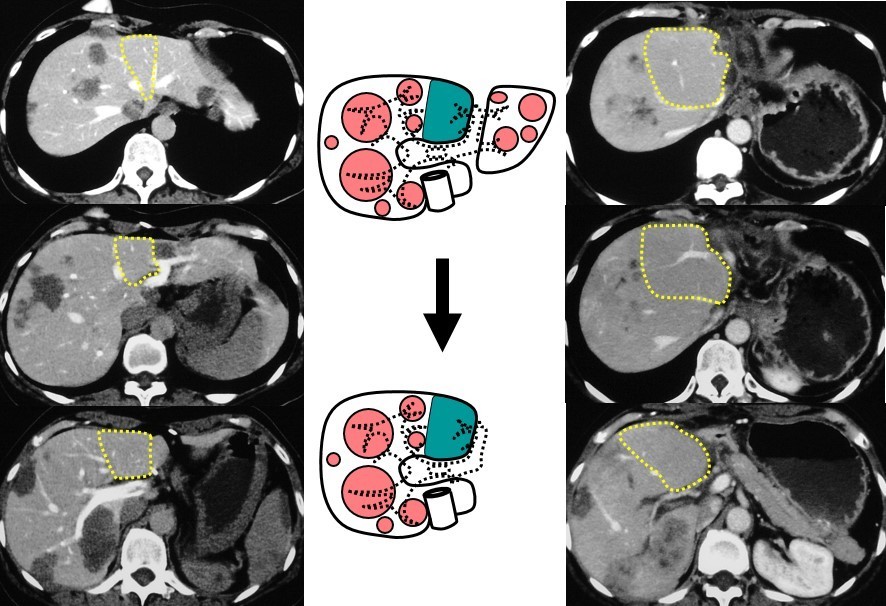
こののち、むかって左側の肝臓を切除して、元々の黄色点線で囲んだ部位が右列のCTのように大きくなり安全な残存ボリュームを確保できるわけです。
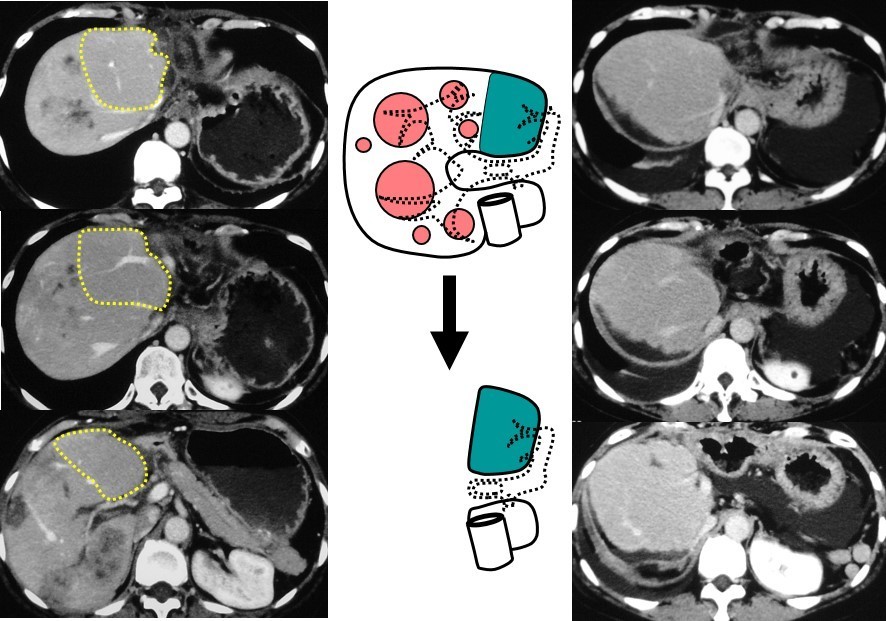
この手術に際には、門脈塞栓術といった肝臓に入る血管のうち摘出予定の肝臓部分に入る血管の流れを止めるような処置も同時に施行することが殆どです。
また、最近では、新たな計画的2期的肝切除(多段階肝切除)の方法として、アルプス手術(ALPPS手術)という方法が欧米で行われつつあります。詳細は割愛しますが、当科ではこのALPPS手術も採用しています。
4) 血管を合併切除し再建する肝切除
肝臓の中には前述したように血管が無数に含まれています。このような血管に“がん”が食いついている場合、血管も同時に切除するといった方法が必要です。
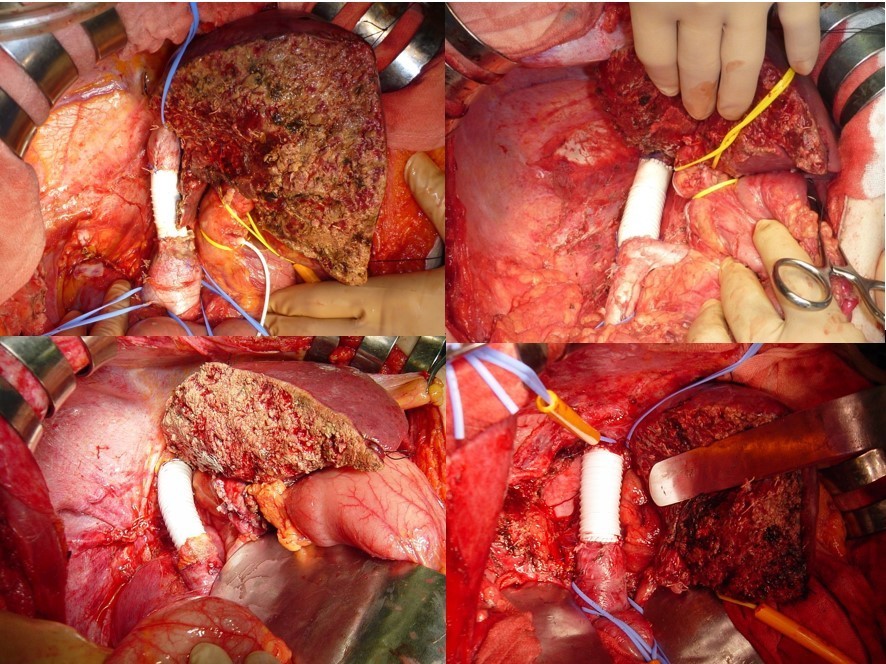
とくに問題となるのは、肝臓の背中側に肝臓とくっつくように走向している下大静脈という血管です。下大静脈は体の下半身からの血液を心臓に送る大事な太い血管ですが、この下大静脈が肝臓の“がん”にしばしば浸潤を受けることがあります。このような場合には下の図のように下大静脈の一部を合併切除して人工血管などを利用して再建する必要があります。
当科ではこのような手術も積極的に行っています。
[ 下大静脈合併切除・人工血管再建手術をされた方々 ]
以上、当科の肝胆膵チームで行っている治療の一部を紹介しました。
技術的な事のみならず、私たちスタッフは、全ての患者様を治療に当たるスタッフの身内の方と同じであると思いながら、常に丁寧な治療を心がけております。
お気軽にお問合せください
帝京大学ちば総合
医療センター 外科
住所
〒299-0111 千葉県市原市姉崎3426-3
アクセス
JR内房線「姉ヶ崎駅」からバスで約15分。
診療時間
午前8:30~11:30
(土曜は10:30まで)
午後13:30~15:30
休診日
木曜・土曜の午後、日曜・祝日


