〒299-0111 千葉県市原市姉崎3426-3
JR内房線「姉ヶ崎駅」からバスで約15分
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 08:30~11:30 | 〇 | 〇 | 〇 | 〇 | 〇 | △ | × |
| 13:30~15:30 | 〇 | 〇 | 〇 | × | 〇 | × | × |
△:土曜日は10:30まで
食道がん・胃がんの治療
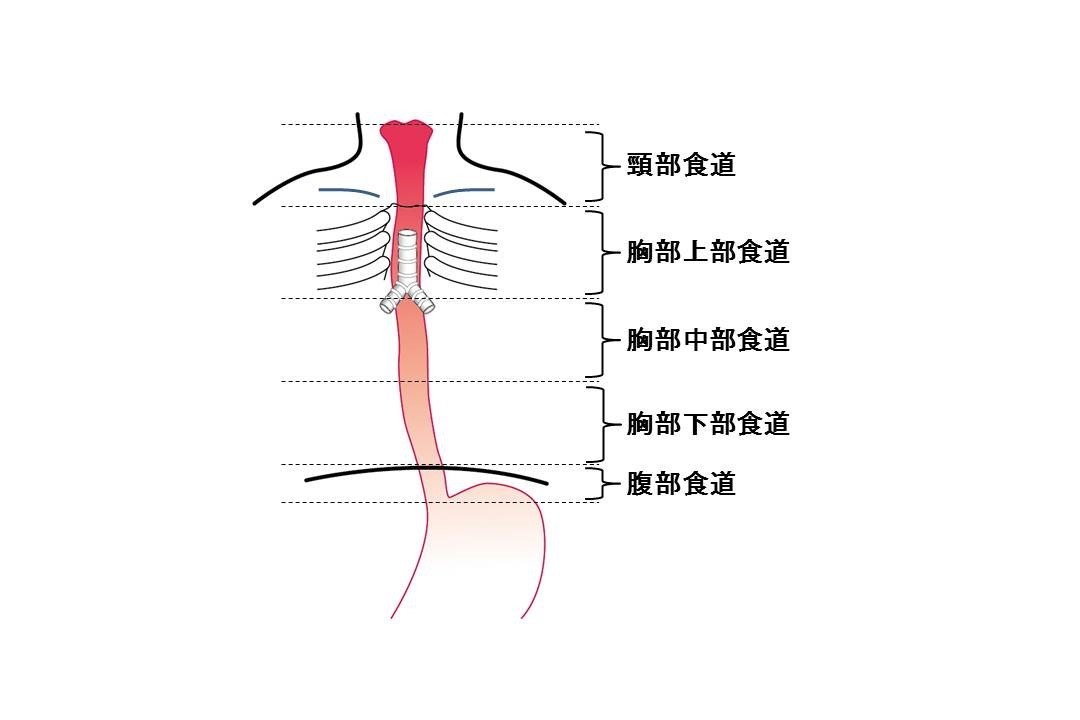
■ 食道がん とは
(1) 疫学と現況
わが国の食道がん患者数は緩やかに増加傾向にあります。罹患率(りかんりつ;患者数の割合)は人口1万人に3.4人です。男女比が6:1と男性に多く、60歳〜70歳代に好発します。()http://ganjoho.jp/public/statistics/pub/statistics01.html
発生部位では胸部食道が約50%と最も多く、がんの組織型は扁平上皮がんがおよそ90%を占めます。欧米では大半が腺がんであり、一般的に日本で食道がんといえば食道扁平上皮がんのことを示します。また食道がんの20%に胃がんや咽頭がんなどの重複がん(ちょうふくがん;異なる部位に発生するがん)も見られることが知られています。
胃がんや大腸がんと比較し小さながんでもリンパ節転移をきたすことが多く、周囲臓器にも広がりやすいので進行が早い反面、抗がん剤や放射線治療が効きやすいがんと考えられています。食道がんの症状としては、初期では無症状なことも多くありますが、患部の進行に伴い、食べ物を飲み込んだ時に胸がしみる感じ、つかえるような感じがあります。さらに進行することで胸部痛や背部痛、声のかすれ、飲み込んだ時にむせるなどの症状が出現します。こういった症状が持続する場合には食道がんも疑って検査をすることをお勧めします。
(2) 要因と危険因子
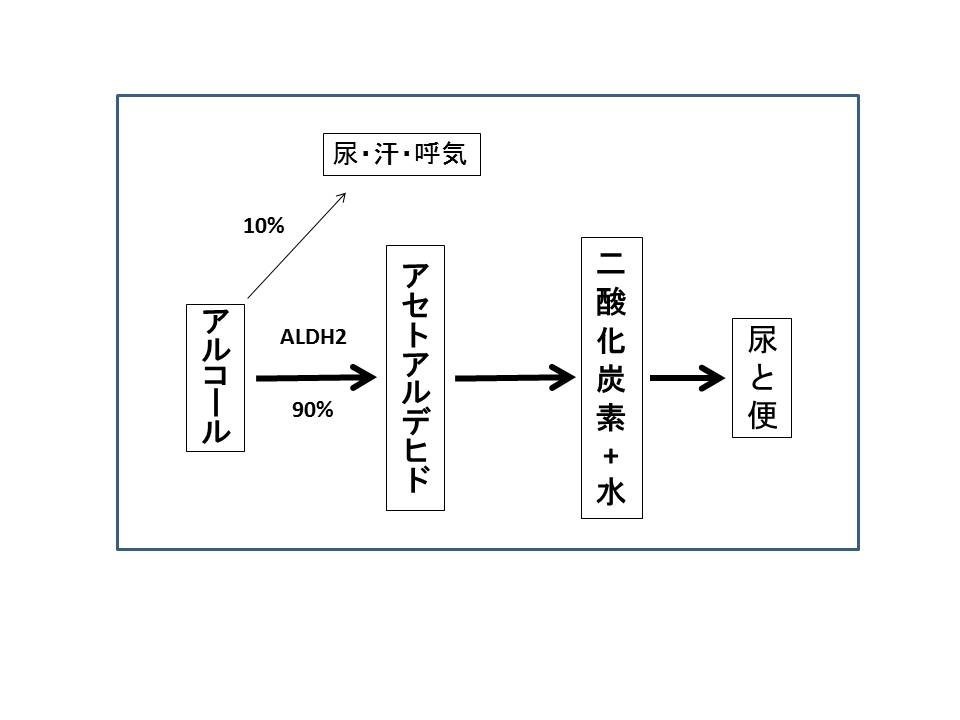
欧米で頻度の高い食道腺がんは、“バレット上皮”という“逆流性食道炎に起因する食道粘膜上皮の特殊変化”から発生しやすいとされていますが、本邦では腺がんの症例数が少なく要因は明らかにはされていません。一方本邦で頻度の高い扁平上皮がんの危険因子(疾患を引き起こしやすい原因)としては大量飲酒や喫煙と考えられています。摂取されたアルコールの90%以上は肝臓で段階的に代謝されアセトアルデヒドからアセテート(酢酸)に分解され、さらに筋肉や脂肪組織などで二酸化炭素と水に分解され排出されます。摂取されたアルコールの10%以下はそのまま尿や汗、呼気に排出されます。
アルコールがアセトアルデヒドに代謝される際にはアルデヒドデヒドロゲナーゼALDH2というアルコール分解酵素が必要です。ALDH2は肝臓で合成されますが、遺伝的にALDH2酵素の働きが弱いとアセトアルデヒドが代謝されず体内に蓄積し顔面紅潮や吐き気、頻脈、二日酔いなどの症状が引き起こされます。体内蓄積型アセトアルデヒドには発がん性があり食道がん発生の原因物質と考えられています。日本や中国、韓国などの東アジア人の36%、欧米人の10%程度の頻度でALHD2の働きが弱いとされています。飲酒ですぐ顔が赤くなる人が無理をして飲酒を続けると食道がんになる危険は高くなると考えられます。
なおアセトアルデヒドはたばこの煙や塗料や接着剤などにも含まれていまおり、受動喫煙やシックハウス症候群が問題になっています。
(3) 検査と診断
食道がんの検査には、内視鏡検査、バリウム検査、CT検査、MRI検査、PET検査などがあります。通常はまず内視鏡検査を行い、食道内腔を確認し目立った変化があるかないかを判断します。潰瘍やびらん、発赤などがみられた場合には、表面の一部分を摂取し顕微鏡による病理診断を行います。その後、CTやMRI検査で周囲臓器への広がりやリンパ節転移、肺や肝臓など広い範囲での進行状況を調べます。以下各検査について簡単に列挙します。
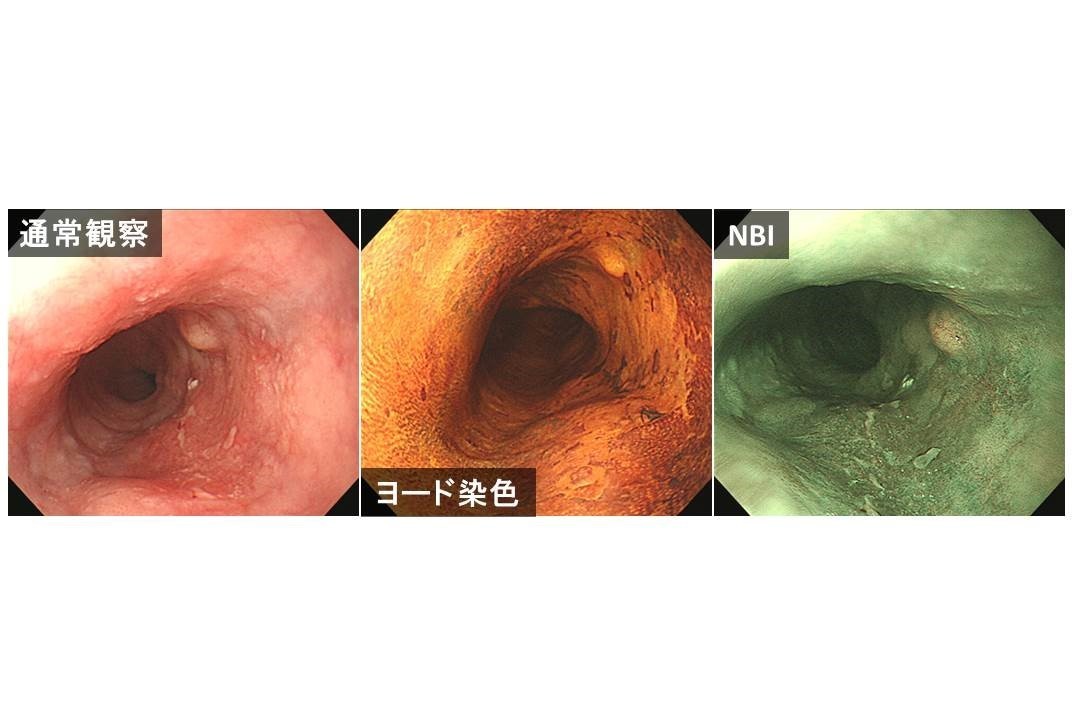
・ 内視鏡検査では食道内腔を観察し、隆起やびらん、潰瘍、発赤など目立った病変が認められた場合は、生検(組織の一部を摂取すること)を行います。この際に特殊な染色液を食道に散布して染色の濃淡で判定するヨード染色法や、最近ではNBI法(狭帯域光観察法)などの導入により、小さな病変や凹凸の少ない平坦な病変といった見過ごしがちな初期病変の診断が可能になりました。
ヨード染色法ではルゴール液という うがい液を薄くしたような茶色の検査液を散布し判定します。正常の食道上皮にはグリコーゲンが含まれておりヨードに反応して茶褐色に変化しますが、がんではグリコーゲンが存在しないためヨードに反応せず白みを帯びた茶色になります。なおル検査中ゴール散布時に灼熱感を自覚することがあります。
NBI法は青色と緑色の2つ特殊波長光で観察するもので全体的に深緑がかった画面になります。特殊光は血液中のヘモグロビンに吸収されやすく、毛細血管の多いところでは赤茶色に変色します。がんでは初期の段階から毛細血管の不整増殖がみられるため赤茶色に変色した部分(ブラウニッシュエリア)の観察でがんの存在を診断します。
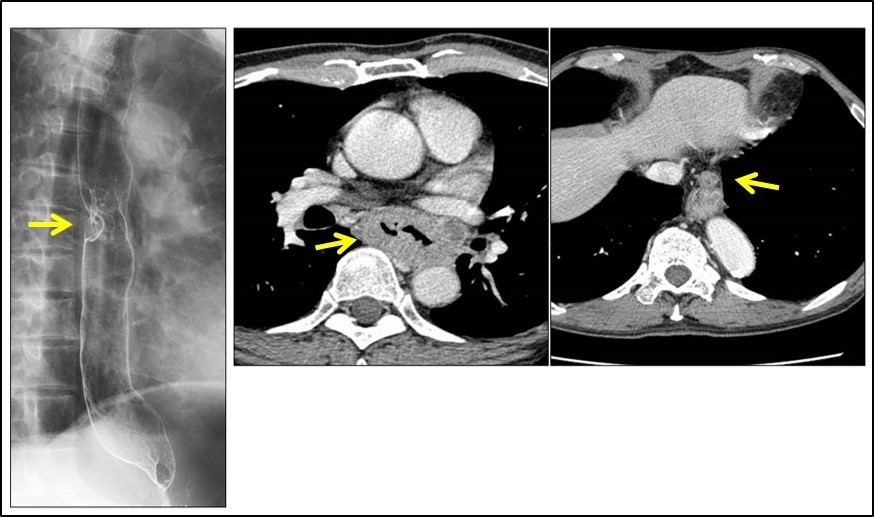
・ バリウム検査は食道や胃の上下全体から見た病変部の位置を評価する方法として行われます。バリウムを少量ずつ飲みながらいろいろな角度から撮影します。撮影した瞬間の体ズレや、食道の蠕動(うねうねとした動き)、骨との重なりなどが原因となり小さな病変はわからない場合も多く初期病変の検査には不向きです。このため手術を行う際に位置確認をする、抗がん剤治療行う際に治療後の大きさ比較をするために事前情報収集するといった目的で行われます。食道がんを診断するためにバリウム検査を行う機会は少なくなっています。
・ CTやMRIは病変の周囲臓器への広がり具合の評価に用いられます。内視鏡検査やバリウム検査が食道内腔の評価法であるのに対し、CTやMRIは心臓や大動脈、肺、気管などへの浸潤(がんの浸食)を評価したり、周囲のリンパ節転移、肝臓や肺内部への臓器転移を評価する検査法です。特にCT検査は近年撮像装置が進化し30秒程度で首から下腹部までの撮影が可能になり、食道以外の病気の判断に役立っています。ただし検査には造影剤を通常使用するため、喘息のひどい方、アレルギー体質の方、腎臓が悪い方は造影剤が使用できません。造影剤を使用しないCTでは写真に濃淡のコントラストがなく細かな診断が難しくなります。MRI検査は造影剤は使用しませんが、体内金属(心臓ペースメーカー、血管ステント、脳動脈瘤のコイル、義歯)や刺青、化粧の塗料などが悪影響を及ぼす可能性があります。
当施設では特殊検査法として心電同期CTという動態画像を用いたがん浸潤の評価や拡散強調MRIという機能画像を用いたがんの悪性度評価を行っており、より詳細な独自の画像診断に努めています。
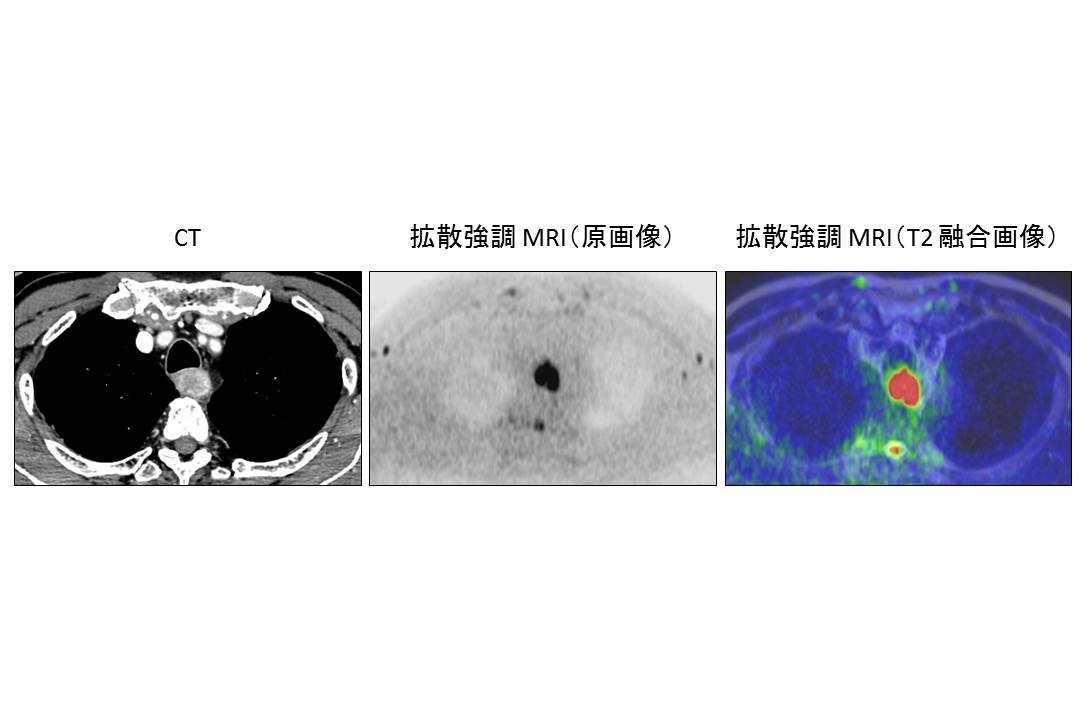
以上諸々の検査法により食道がんという患部の診断以外にもリンパ節転移や臓器転移といった総合的な広がり具合が評価され進行度Stageが診断されます。
具体的にはStageステージ は深達度(T;癌の深さ)とリンパ節転移の広がり(N)、遠隔転移の有無(M)の3つの因子によりStage 0からStage IVbまでに分類されます。
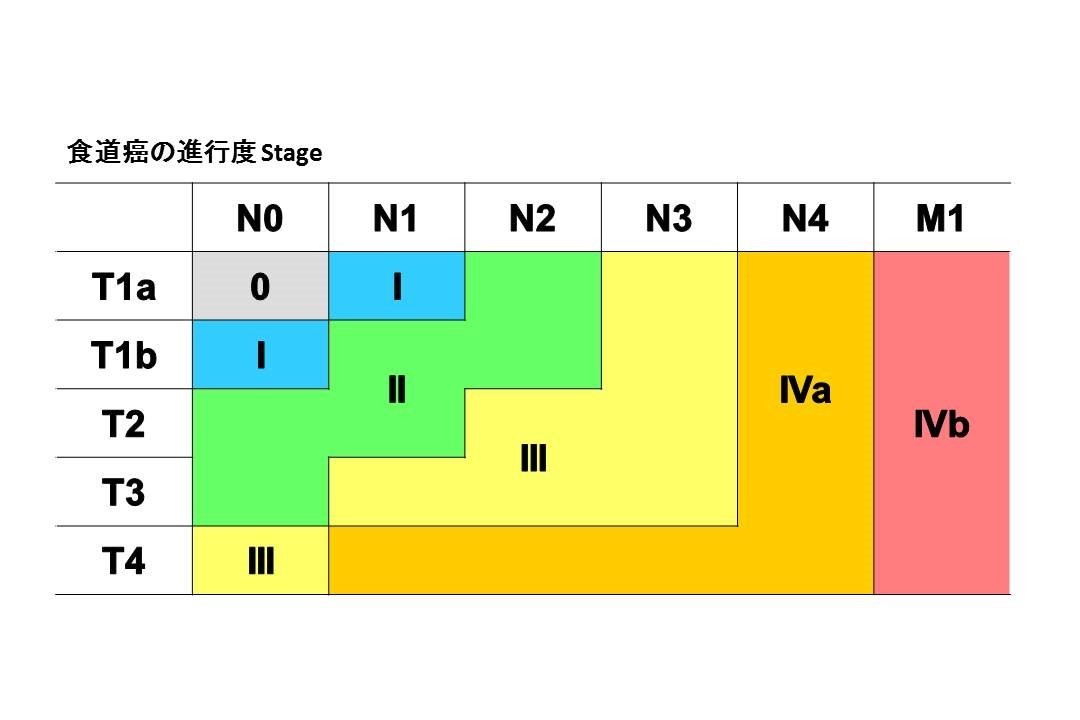
※ TNM分類の捕捉
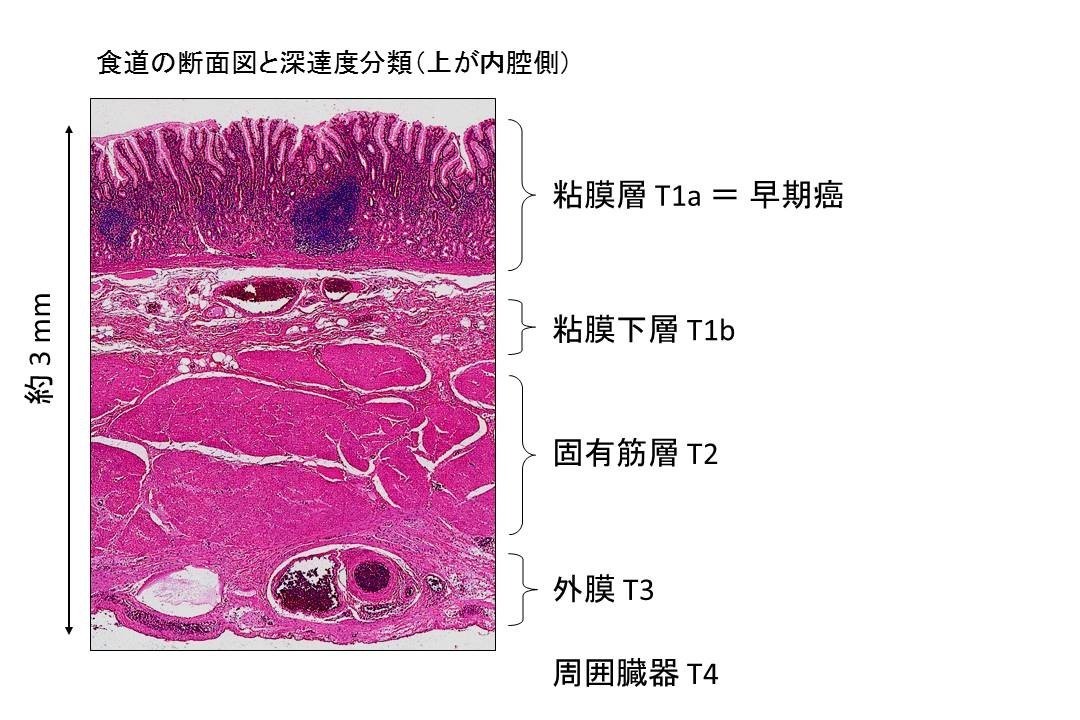
【T分類】
T1:癌が粘膜層にとどまるものをT1a, 粘膜下層までにとどまるものをT1b。
T2:癌が固有筋層にとどまるもの。
T3:癌が外膜(食道壁の最外層)にとどまるもの。
T4:癌が外膜をこえて周囲臓器(気管、大動脈、肺静脈、肺など)に浸潤しているもの。
特に深達度T1aを早期がんと表現します。
【N分類】
N0:リンパ節転移を認めない。
N1:第1群リンパ節(近くのリンパ節)のみに転移を認める。
N2:第2群リンパ節(少し離れたリンパ節)まで転移を認める。
N3:第3群リンパ節(さらに離れたリンパ節)まで転移を認める。
N4:第3群よりリンパ節より遠位のリンパ節(かなり離れたリンパ節)に転移を認める。
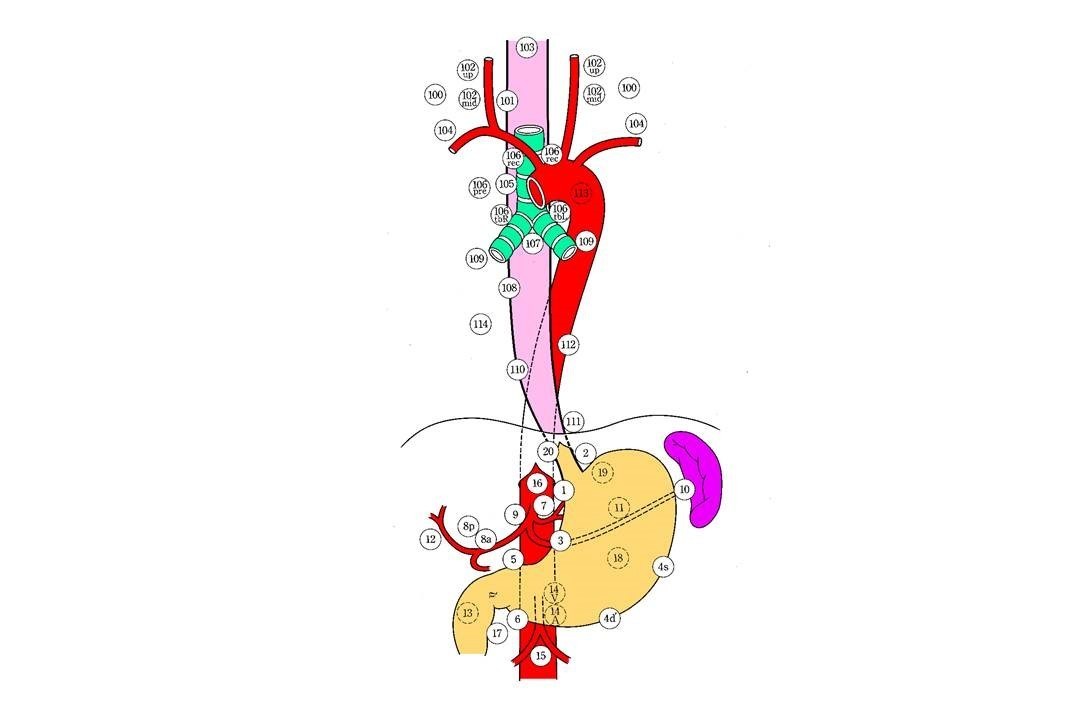
リンパ節は図のように位置により詳細なリンパ節番号が規定されており、食道がんの発生部位に応じて各々第1群から第3群まで細分類されています。
“106番リンパ節に3個の転移が認められたためN2である。” などという表現をします。
【M分類】
M0:遠隔臓器(肝、肺、胃、骨など)に転移を認めない。
M1:遠隔臓器に転移を認める。
■ 食道がん の治療
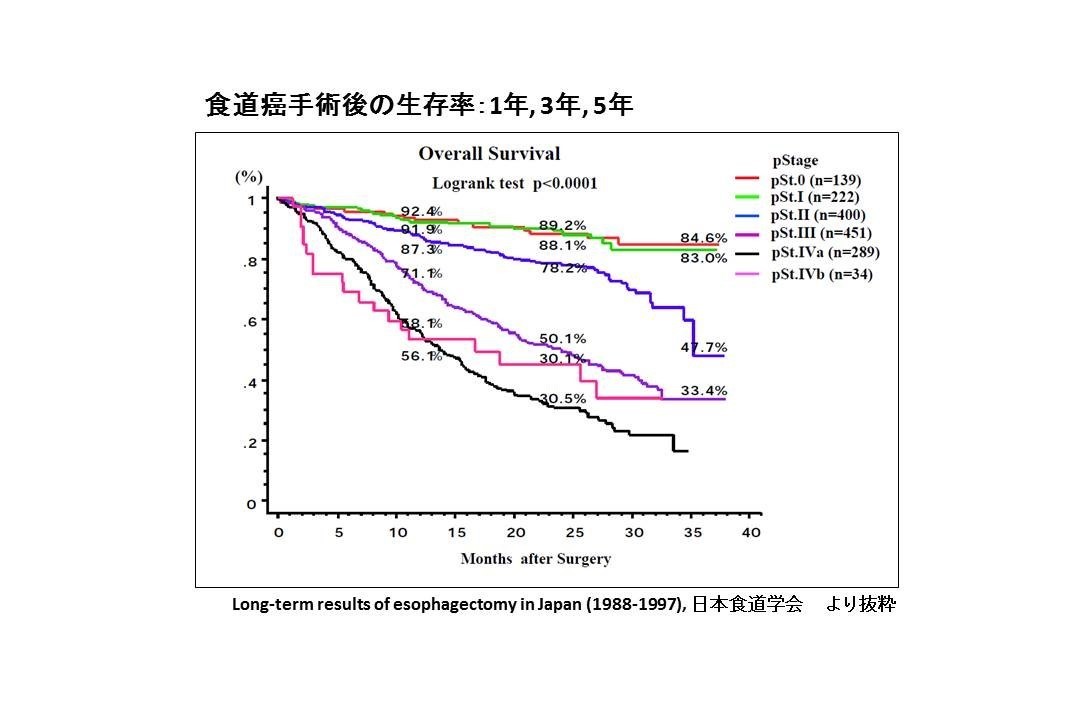
食道癌の治療には切除治療以外にも化学療法(抗がん剤治療)、放射線療法、化学放射線療法、ステント治療などがあります。最も根治性(がんが再発しないで治る可能性)の高い治療法は切除療法で、二番目は化学放射線療法です。切除により病気を一度リセットすることが可能で、Stage 0 / Iの早い段階であれば高い生存率が期待されます。しかし再発の可能性が全くなくなるわけではありません。また進行した段階であれば手術だけでは目に見えないがん細胞が残っている可能性もあります。このため後述する化学療法や化学放射線療法といった補助療法が必要となります。以下各々についてその利点と欠点を簡単に述べていきます。
① 切除治療
切除治療には内視鏡的切除法と手術療法があります。
内視鏡的切除法はリンパ節転移の可能性の極めて少ない小さながんが対象になります。Stage 0の中でもかなり浅い段階のものです。検診などで偶然発見される程度のものであり一般的に自覚症状はありません。胃内視鏡(胃カメラ)を用いて表層に存在する患部を削り取る方法です。大きく切る手術に比較し体への負担の少ない治療法ですが、時として数時間を要することもあります。食道壁は薄いため処置により穿孔(壁に小さな穴が開くこと)や出血、また長期的には狭窄などで追加治療を必要とする場合もあります。
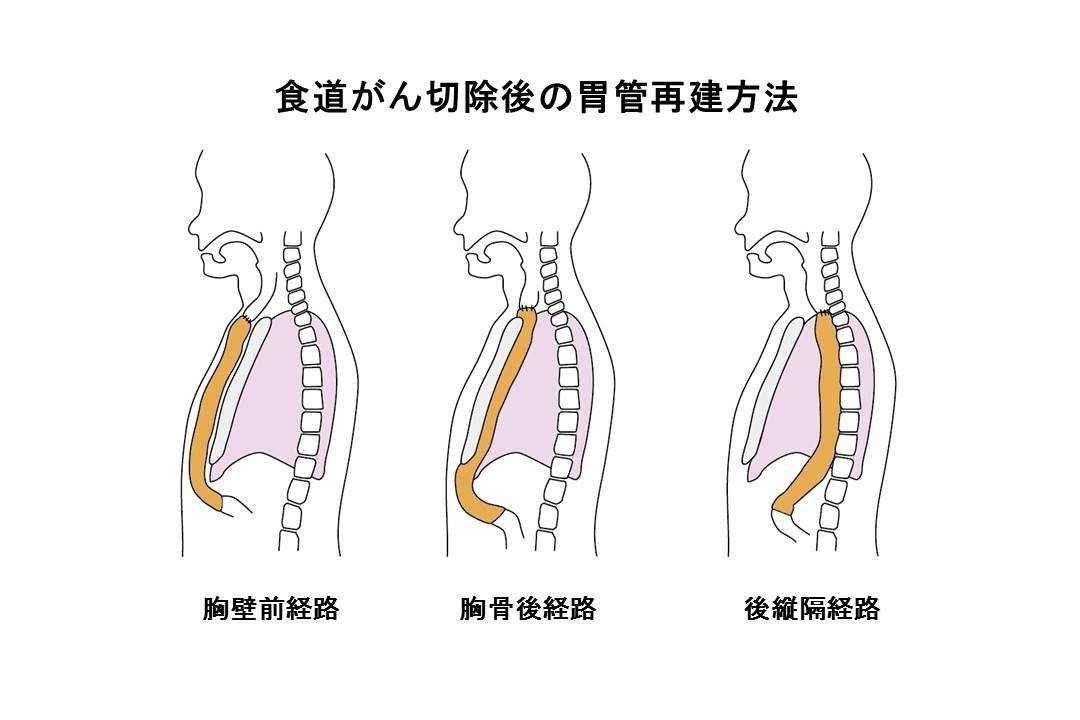
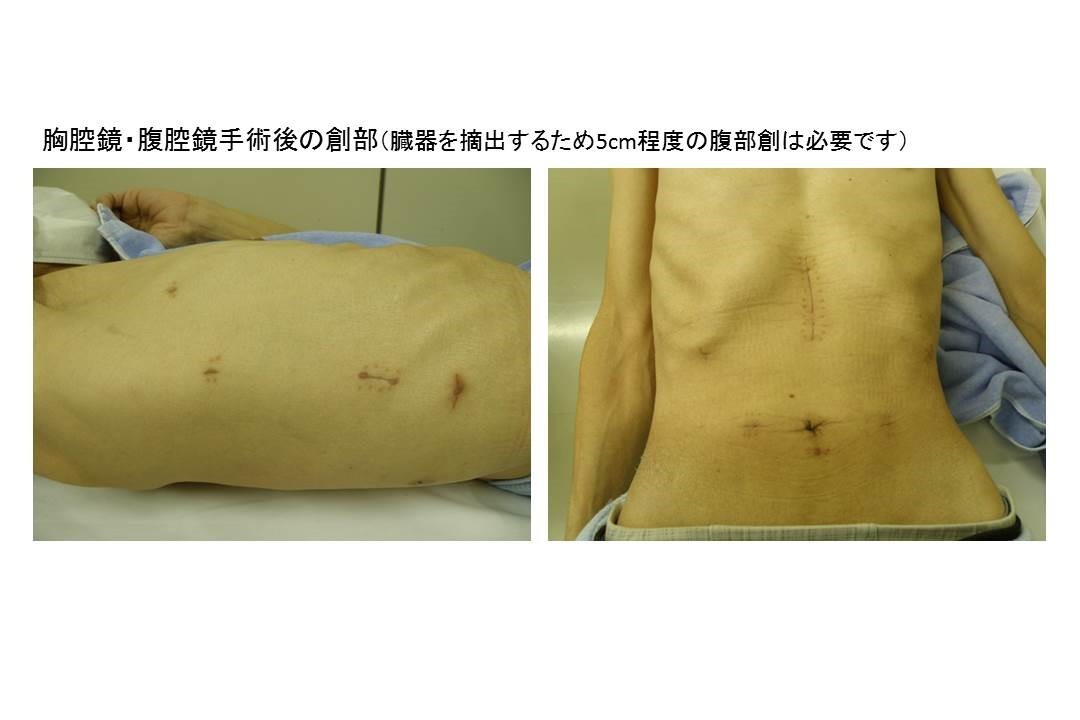
手術療法はリンパ節転移の疑われるがんが対象となります。深達度ではT1b以上のものです。またT1aのがんの中でも深いものや内視鏡的切除が困難な大きなものも対象となります。およそ頸部食道から下の食道と胃の上部1/3をリンパ節を含めて切除する方法です。食道を切除するために右胸を開き、胃を切除するために上腹部を開腹し、頸部リンパ節を摘出し再建(臓器を釣り上げて吻合する)を行うために頸部を切開します。通常再建には胃を細長く形成し胃管という形で用いますが、以前に胃切除をされた方では、大腸の一部を釣り上げて再建に用います。消化管がんの中ではかなり大きな部類の手術となるため、心臓や肺などの機能が十分ではない場合な手術は難しいものとなります。しかし近年、胸腔鏡や腹腔鏡を用いた手術が行われるようになりました。現在では胸腔鏡手術は国の認めた保険診療であり臨床試験的な治療法ではありません。開胸開腹手術に比較し時間は要しますが傷が小さく回復が早いと考えられています。このため従来の開胸開腹手術が難しいと考えられる患者さんでも手術が受けられる可能性のある新しい治療法として注目を浴びています。当施設でも胸腔鏡手術を2010年に導入しており、心臓や腎臓機能の悪い方、胃の手術をされた方、90歳近い方に対しても積極的な治療を行っています。
しかし依然として広い範囲を摘出する大きな手術であることに変わりはなく、以前に比較して頻度は少なくなりましたが肺炎や反回神経麻痺(声がかれる、飲食により誤嚥する)、縫合不全といった合併症を発症することも少なくありません。当施設でも過去5年間で肺炎20%、反回神経麻痺16%、縫合不全8%の頻度で合併症が見られましたが、みなさん元気に退院し社会復帰をされています。
② 化学療法、放射線療法、化学放射線療法
化学療法は抗がん剤を投与する治療法であり、肝臓や肺などの臓器転移や多発リンパ節転移が疑われた症例、手術後の再発症例などが対象となります。抗がん剤は5日間連日の投与を行い、その後2週間の休薬期間をもって1コースの治療となります。治療中は栄養剤の点滴治療を併用します。吐き気以外にも口内炎や白血球減少、血小板減少、腎機能低下などの副作用のある治療法であるため1コースの治療を行うためには1か月程度の入院期間が必要になります。利尿(おしっこを出すこと)を促すために水分点滴を多めに行い、副作用の程度に応じて症状緩和のための投薬を適宜行いますので、昔ほどひどい副作用に苦しむようなことは少なくなりました。
また近年の日本臨床腫瘍研究グループの全国調査で、Stage II/IIIの症例では手術前に抗がん剤治療を行うと手術後の生存率が向上するという結果が得られ、本邦ではStage II/IIIの症例では術前化学療法が標準的な治療法となっています(JCOG9907)。
放射線療法は周囲臓器まで広がっているがん(T4)が対象となります。1.8〜2Gy(グレイ)という放射線量の照射を4〜6週間行います。リンパ節転移が広範囲な場合は、がんの周囲以外にも頸部のあたりから上腹部のあたりまで広い範囲で照射線を当てる場合もあります。主病巣(リンパ節転移や臓器転移を除いたがんそのもの)に対する治療効果は化学療法よりも高くなります。しかし治療を継続していくうちに皮膚の発赤や灼熱感、倦怠感などの日焼けに似た症状が出現することがあります。副作用が軽度であれば通院治療も可能ですが食事摂取が困難な場合には入院治療が必要です。
化学放射線療法は上記の化学療法(抗がん剤治療)と放射線療法を同時に行う治療法で、周囲臓器まで広がっているがん(T4)が対象となります。各々単独で行う治療法と比較して治療の効力は最も高く約70%に縮小効果が得られます。このため通常では放射線療法の単独治療よりも化学放射線療法が選択されます。その反面、倦怠感や血球減少といった副作用も多少強くなります。化学放射線治療では40Gy(グレイ)の放射線照射が終了した時点で再度検査を行い手術可能と判断されれば手術療法に中途変更する場合もあります。しかし依然手術不可能と判断された場合には、60Gyまで放射線照射と化学療法をさらに行い、その時点で手術可能と判断されれば手術療法を再度考慮します。逆に手術不可能と判断された場合には改めて化学療法を行うか、後述するステント治療などを行います。
※ 化学放射線療法の捕捉
現在、日本臨床腫瘍研究グループによりStage Iの食道がんに対し、化学放射線療法と手術療法でどちらの治療効果が高いか、再発率が低いかの調査が進行中です(JCOG0502)。
現状ではStage Iの標準的治療は手術療法ですが、今後調査結果によっては化学放射線治療がStage Iの標準治療法となる可能性もあります。
③ ステント治療
ステント治療はがんそのものの治療ではなく、がんにより食事摂取ができなくなった状態を改善させるための緩和治療です。内視鏡を用い病変部を観察しながら、ステントという網目状の筒を狭窄した患部に留置し強制的に拡張させます。原則的に一度留置したステントは抜去しません。体内に留置物が入るため深部の圧迫感を常時感じますが、経口摂取が可能となります。放射線治療後ではステント留置により患部の穿孔をきたす可能性もあるため基本的には勧められていませんが、当施設では病状や要望に応じ治療を行うこともあります。
■ おわりに
食道がんの診断には様々な検査法が用いられます。また治療法も進行度Stageや患者さんの全身状態に応じ選択肢があります。こういったことを総合的に判断し診療を行うためには高い専門知識と医療技術が必要です。当施設では全国でも数少ない食道科認定医、食道外科専門医が在籍しており最先端でかつ患者さんにやさしい医療に努めています。早期発見が重要であることは言うまでもありませんが、気がかりな症状があるようでしたら随時受け付けておりますのでいらしてください。
<<胃がん>>
胃がんの治療法には内視鏡治療、外科手術、化学療法などがあり単独またはこれらを組み合わせて治療します。治療方針は胃がん治療ガイドラインにのっとり、病期の他に、腫瘍の大きさ・部位・拡がり、患者さんの全身状態や患者さんの希望など様々な要素を考慮して患者さんにとってベストな治療法を選択します。
内視鏡治療:
内視鏡的粘膜切除術(endoscopic mucosal resection:EMR)
内視鏡的粘膜下層剥離術(endoscopic submucosal dissection:ESD)
粘膜にとどまる早期がんで、分化型腺がんの場合に限られます。内視鏡で観察しながら、胃の中から胃がんを切り取って回収する方法です。胃の粘膜だけを切除するので胃が全て残り、患者さんへの負担が少ないのが最大の利点です。
外科手術:
胃の2/3以上の切除と2群リンパ節までの郭清を行う定型的胃切除術を主に行います。早期の病変に対しては、ガイドラインに従ってリンパ節郭清範囲の縮小や切除範囲を小さくした胃局所切除術、胃分節切除術を行います。また、従来の手術より創が小さく、術後の苦痛が少ない腹腔鏡手術を積極的に行うことにより術後の早期回復を図っています。
化学療法:
飲み薬もしくは点滴の抗がん剤を用いた治療です。治療の基本は切除ですが、切除できないほど進行したがんや手術後に再発したがんに対して用いたり、手術前に抗がん剤を投与してがんを小さくしてから手術する術前化学療法、進行がんでリンパ節転移があった際手術後に再発予防目的に投与する術後化学療法として用いたりします。
お気軽にお問合せください
帝京大学ちば総合
医療センター 外科
住所
〒299-0111 千葉県市原市姉崎3426-3
アクセス
JR内房線「姉ヶ崎駅」からバスで約15分。
診療時間
午前8:30~11:30
(土曜は10:30まで)
午後13:30~15:30
休診日
木曜・土曜の午後、日曜・祝日


